Liebe Patientin, lieber Patient,
die Diagnose Ihrer Krebserkrankung bedeutet einen Schnitt in Ihr bisheriges Leben. Zwar wurden bei der Behandlung und Heilung von Krebs bis heute schon viele Fortschritte erzielt, doch ist es wichtig noch mehr über die Entwicklung und Therapie dieser Erkrankung zu erfahren. Seit mehr als 25 Jahren gibt es in Rheinland-Pfalz ein bevölkerungsbezogenes (epidemiologisches) Krebsregister.
Nach Inkrafttreten des Krebsfrüherkennungs- und -registergesetzes auf Bundesebene wurde es zu einem bevölkerungs- und behandlungsbezogenen Krebsregister ausgebaut, das seitdem IDG Institut für digitale Gesundheitsdaten RLP heißt. Der Geschäftsbereich Krebsregister beobachtet das Auftreten aller Krebserkrankungen und deren Frühformen, wertet diese Daten aus und stellt damit Grundlagen für die Forschung und Qualitätssicherung bereit. Der Nutzen eines Krebsregisters für alle Patientinnen und Patienten hängt vor allem an der Vollzähligkeit und der Qualität der erhobenen Daten ab. Die Informationen zu Ihrer Erkrankung, die Ihre Ärztin oder Ihr Arzt an das Krebsregister auf Grundlage des Landeskrebsregistergesetzes (LKRG, Stand Juni 2025) melden muss, stellen damit einen wichtigen Beitrag zur Erforschung und Bekämpfung von Krebserkrankungen dar.
Was ist eigentlich Krebs?
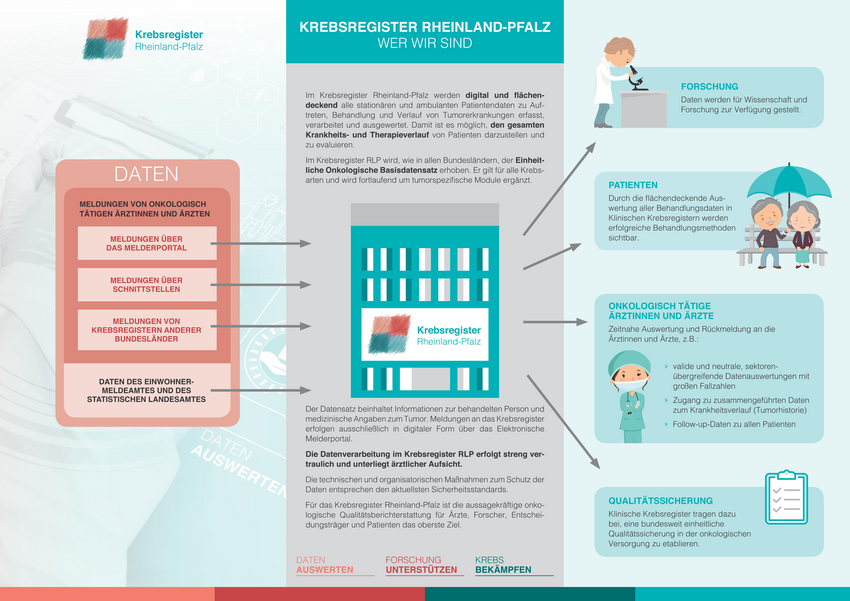
Krebs bezeichnet in der Medizin eine bösartige Gewebeneubildung, eine sogenannte Neoplasie oder ein Malignom. Die Tumorzellen in einer Krebsgeschwulst vermehren sich unkontrolliert, sie wachsen in Nachbargewebe ein, zerstören gesundes Gewebe und bilden Tochtergeschwülste, sogenannte Metastasen. Sie reagieren nicht mehr auf Signale, die das Wachstum in gesunden Geweben steuern, und entziehen sich auch der Kontrolle durch das Immunsystem.
Kein Tumor, keine Krebsform ist wie die andere. Allen Krebserkrankungen gemeinsam ist jedoch, dass sie ohne Behandlung bei den meisten Betroffenen fortschreitet und zum Tode führen kann. Eine Spontanheilung ist äußert selten.
Krebs ist eine Krankheit der Gene
Um Zellen zu Krebszellen zu machen, sind mehrere Schritte nötig: Tumorsuppressor-Gene, also Gene, die normalerweise die Krebsentwicklung bremsen, werden stillgelegt. Proto-Onkogene, also Gene, die die Krebsentstehung fördern, werden angeschaltet. Diese Prozesse verändern die Erbinformation, die als „Bauanleitung“ für alle im Körper benötigten Genprodukte dient. Die Folge sind fehlende, veränderte, im Übermaß oder zur Unzeit entstehende Strukturproteine, Enzyme, Hormone und weitere Botenstoffe oder wichtige Moleküle des Zellstoffwechsels.
Heute wird zwischen genetischen und epigenetischen Veränderungen der Erbinformation unterschieden. Bei genetischen Veränderungen ändert sich die Bausteinabfolge der DNA – sei es durch Verlust, Hinzufügung oder Verschiebung einzelner Bausteine oder ganzer Abschnitte. Im Ergebnis wird von den entsprechenden Genprodukten zu viel oder zu wenig produziert, oder ihre Eigenschaften sind verändert.
Epigenetische Veränderungen wirken sich auf die „Verpackung“ der DNA aus. An die Erbinformation angehängte Moleküle sorgen dafür, dass Gene nicht abgelesen werden können. Auch dies kann einen Schritt in Richtung Krebsentstehung bedeuten. Epigenetische Veränderungen sind allerdings potenziell umkehrbar. Möglicherweise tragen Lebensstiländerungen dazu bei, zumindest manche krebsfördernde Veränderungen an der Erbinformation wieder rückgängig zu machen.
Was sind die Auslöser für Veränderungen der Erbinformation? Äußere Einflüsse können sie direkt schädigen oder Entzündungsprozesse in Gang setzen, die sich letztlich ebenfalls auf die Erbinformation auswirken. Dazu zählen die bekannten Risikofaktoren wie etwa das Rauchen, Übergewicht und damit verbundene Stoffwechselveränderungen, UV-Strahlung und einiges mehr. Doch bei vielen Betroffenen entsteht Krebs spontan: Bei den Zellteilungen kommt es durch Zufall zu Fehlern – auch bei Menschen, die immer gesund gelebt haben.
Körpereigene Reparaturmechanismen können zwar viele Fehler in der Erbsubstanz wieder beheben, jedoch nicht alle. Deshalb häufen sich im Lauf des Lebens immer mehr Veränderungen an. Das erklärt u. a., warum das Krebsrisiko mit zunehmendem Alter steigt. Hauptverantwortlich für das Tumorwachstum sind vermutlich sogenannte Tumorstammzellen. Bei jeder Zellteilung besteht das Risiko, dass sich ihre instabile Erbinformation weiter verändert. Auf diese Weise können zum Beispiel in einem Tumor Resistenzen gegen Arzneimittel entstehen. Zudem können Metastasen andere Eigenschaften aufweisen als der Ursprungstumor.
Viele Vorgänge bei der Krebsentstehung sind schon bekannt, aber es ist dringend weitere intensive Forschung nötig, um die Krebsentstehung bis ins Detail zu verstehen. Denn je größer das Wissen um die komplexen Zusammenhänge ist, desto besser können Strategien entwickelt werden, die die Früherkennung, Diagnostik und Behandlung von Krebs verbessern. (hil)
Wo setzen neue Therapien an?
Operation, Strahlentherapie und Chemotherapie sind seit Jahrzehnten wichtige Pfeiler der Krebstherapie. Weitere Behandlungsmethoden stehen inzwischen vielen, aber noch nicht allen Krebspatientinnen und -patienten zur Verfügung.
Zielgerichtete medikamentöse Therapien richten sich spezifisch gegen Eigenschaften der Krebszellen, die das Wachstum des Tumors fördern. Angriffspunkte bieten beispielsweise Signalwege, die Zellwachstum und -vermehrung steuern. Die zielgerichtete Behandlung setzt daher die Untersuchung der Gewebeeigenschaften voraus: Wirkstoffe können nur dann eingesetzt werden, wenn die entsprechenden Zielmoleküle tatsächlich auf oder in den Tumorzellen vorkommen.
Bei Immuntherapien ist das Ziel, das körpereigene Abwehrsystem zu aktivieren, um den Tumor zu bekämpfen. Es gibt verschiedene Ansätze:
- Mit einer Tumorimpfung wird das Immunsystem gezielt auf bestimmte Tumoreigenschaften „aufmerksam“ gemacht.
- Immunzellen gegen den Tumor werden Patienten entnommen, im Reagenzglas vermehrt und dann per Injektion zurückgegeben.
- Immun-Checkpoint-Inhibitoren schalten tumoreigene Proteine aus, die das Immunsystem ausbremsen, so dass Immunzellen anschließend wieder neue Fahrt aufnehmen und den Tumor angreifen können.
- Für die CAR-T-Zell-Therapie werden den Krebspatienten eigene Immunzellen entnommen und im Reagenzglas gentechnisch so modifiziert, dass sie ein bestimmtes Merkmal der Tumorzellen erkennen und daraufhin eine Abwehrreaktion in Gang setzen.
Bei der Virotherapie werden sogenannte onkolytische Viren eingesetzt, die Tumorzellen befallen und zerstören. Bruchstücke, die aus den zerstörten Tumorzellen freigesetzt werden, aktivieren als Tumorantigene zusätzlich die Immunreaktion gegen das Krebsgewebe.
Ziel dieser neuen Therapien ist es, jede Patientin und jeden Patienten individuell und abgestimmt auf die biologischen Eigenschaften des Tumors optimal und mit möglichst geringen Nebenwirkungen zu behandeln. Um das vielversprechende Konzept der personalisierten Krebsmedizin weiter zu verfolgen, wird zurzeit in großen Projekten die Biologie verschiedener Krebserkrankungen intensiver erforscht. (jg)
Quelle: „update Krebsforschung - Wissen für die Politik“ (Mai 2019), eine Publikation des Deutschen Krebsforschungszentrums (DKFZ)